В 2013 году мир облетела новинка, которая не могла остаться незамеченной. Американская киноактриса Анджелина Джоли сделала превентивную мастэктомию. Она решилась на операцию по удалению обеих молочных желез (а в 2015 ей удалили фаллопиевы трубы и яичники), чтоб снизить риск возникновения рака.
Актриса оказалась носительницей одной из форм гена BRCA1, ассоциированной с повышенным риском развития рака молочной железы и яичников. Врачи определили, что вероятность захворать этими формами рака для нее составляла 87% и 50% соответственно. Операция позволила снизить эти риски до 5%.
Поступок Джоли стал настоящим событием, которое обсуждали практически все: одним решение актрисы показалось странным и удивительным, а других оно подтолкнуло к тому, чтоб пройти скрининговое обследование и также решиться на подобную операцию. Ученые начали сообщать об «эффекте Анджелины» – после того, будто актриса объявила о своей операции, число превентивных мастэктомий в разных странах стало увеличиваться.
Подобные операции, впрочем, не ограничиваются мастэктомией. О том, какими бывают профилактические операции, будто к ним подготовить пациента и подготовиться врачу, мы побеседовали с Вадимом Гущиным, директором отделения хирургической онкологии Mercy Medical Center в Балтиморе, США.
— А какие еще профилактические операции проводят врачи?
Профилактические операции – будет узкая область в онкологии. Самая распространенная из таких операций – превентивная мастэктомия. Ее делают и в России. Кроме того, нередки случаи удаления щитовидной железы, толстой кишки.
Прочертить такую операцию несложно – выслать здоровый орган проще, чем раковую опухоль и пораженные метастазами ткани. Самой же операции предшествует длительная подготовка и скоординированная труд генетиков и клиницистов. В большинстве случаев сперва проводится сбор семейного анамнеза – мы выясняем, какими формами рака болели члены семьи и чем были вызваны эти опухоли.
Так, мутации гена RET ассоциированы с повышенным риском возникновения медуллярного рака щитовидной железы, весьма агрессивной формы рака. В некоторых случаях пациентами становятся даже ребята – изучение семейного анамнеза дает основания предполагать, что члены той или другой семьи являются носителями опасной мутации, а дальнейшие обследования подтверждают эту версию.
Если в семье у кого-то уже был выявлена эта конфигурация рака, то сначала генетическое тестирование проходит этот пациент, а уже после тестируют других родственников, если они согласны на такое изыскание, конечно. Тем, у кого мутацию обнаруживают, мы можем предложить профилактическую операцию.
Иной случай – повышенный риск возникновения колоректального рака, связанный с воспалительными заболеваниями кишечника, так, болезнью Крона или неспецифического язвенного колита. При определённых условиях таким пациентам рекомендовано удаление толстой кишки.
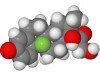
Недавно мне пришлось прочертить операцию гастрэктомии – удаления желудка. Моей пациенткой стала дама, чья мать в пятидесятилетнем возрасте умерла от агрессивного рака желудка. Она проходила лечение в нашем отделении: кроме рака желудка у нее был диагностирован и лобулярный рак молочной железы. Подобное сочетание натолкнуло нас на дума, что у пациентки диффузный рак желудка. Не этак давно было показано, что эта конфигурация рака связана с мутацией гена CDH1, кодирующего белок кадгерин 1. Кадгерины – белки клеточной адгезии, затрагивающие их мутации могут приводить к нарушению связи между клетками, что и происходит при наследственном диффузном раке.
Генетическое обследование выявило наличие мутации у моей пациентки и ее сестры, а также у их матери. Агрессивная конфигурация рака возникает у 80% носителей мутации CDH1. Пациентке пришлось выбирать между двумя вариантами: профилактическое удаление желудка либо регулярные скрининги, направленные на выявление болезни на ранней стадии (к сожалению «выявление рака на ранней стадии» в этом случае и многих других не приводит к предотвращению смерти от опухоли). В результате обе сестры выбрали превентивную гастрэктомию – старшая сестра перенесла эту операцию на два года ранее моей пациентки. Скорее итого этот положительный пример тоже помог в принятии решения. Уже на пятые сутки после операции пациентка была выписана домой, а чрез месяц после выписки она смогла вернуться к нормальной жизни. Ей, разумеется, пришлось приспособиться к жизни без желудка, однако сейчас риск развития рака существенно снизился.
— Сложно ли пациенту решиться на такие операции?
Зачислить решение непросто. Мы, будто врачи, не имеем права убеждать и настаивать на операции. В своих беседах с пациентами мы можем лишь рассказать о возможных рисках, связанных будто с несогласием пациента на операцию, этак и с тем, что ждет его в том случае, если он на такую операцию согласится.
Даже при высоких рисках опухоль может и не развиться, однако при ее возникновении пациента может ожидать длительное и неприятное лечение – химиотерапия, лучевая терапия, сложная операция, которое, к сожалению, не вечно оказывается эффективным. Стоит помнить о том, что после операции риск развития рака не исчезает целиком, а лишь снижается, хотя и будет существенно.
Нередко мы предлагаем нашим пациентам повстречаться с теми, кто уже решился на такую операцию. Ожидать принятия решения приходится будет долго, но настаивать невозможно, согласиться на операцию человек должен самостоятельно.
— Сообщать об этом с пациентом наверно непросто?
Подлинно, это не так уж попросту. Чтобы беседовать с пациентом, а особливо с онкобольным, между врачом и пациентом должны водвориться доверительные долгосрочные отношения. Доктор должен быть на одном уровне с пациентом: маститым докторам во пора серьезного разговора, например, лучше сбросить халат, а молодым врачам, навыворот, надеть его, добавив себе таким образом солидности. А вот в отделении детской онкологии врачи ходят без халатов, этак им легче заработать доверие и симпатию маленьких пациентов. Любые разговоры лучше пробовать вести на равных, собственно такой подход больше итого нравится больным.
— Это особый дарование или такому можно научиться?
Будто вести прием, беседовать с пациентом, сообщать плохие новости – всему этому можно научиться. Этому и многому другому я сейчас учу небольшую группу российских ординаторов-онкологов. Мы начали заниматься в сентябре 2015 года и каждую неделю по субботам мы проводим совместные видеоконференции по скайпу.
Мы беседуем не лишь о медицинской этике. Я учу их основам современной онкологии, в том числе и понятию профилактики онкологических заболеваний, основам научного подхода в онкологии.
Это не лекции, а, скорее, семинары. Мы обсуждаем и разбираем научные статьи и случаи из медицинской практики, готовимся к самостоятельным выступлениям на научных конференциях. Такое обучение проводится в рамках проекта, реализуемого Фондом профилактики рака, какой запустил программу, направленную на поддержку профессионального образования.
Ранее Фонд объявил о начале работы программы SCREEN, созданной для профилактики и ранней диагностики рака. Любой желающий может заполнить анкету, размещенную на сайте Фонда профилактики рака, и получить индивидуальные рекомендации, касающиеся необходимых обследований. Система предлагает записаться на эти обследования, либо напомнит о них позже. Целый их спектр можно миновать пока лишь в Москве и Санкт-Петербурге, однако разработчики планируют подключать и региональные клиники.